
日本医師会認定産業医
荒木 芽衣
あなたはご自身の睡眠に悩んだことがありますか?
朝起きるとき、「もう少し寝たいのに…」と思いながら重い体を起こし、何とか仕事に取り組んでいる方も多いでしょう。
何を隠そう、わたし自身の人生も常に睡眠の悩みと共にありました。工夫を重ねて睡魔と戦う時間が短くなるとともに、気分がスッキリしてイライラすることが減り、愕然としたものです。
スッキリした頭で良い仕事をするために改善できることはあるのでしょうか?
本記事では、まず勤労世代日本人の睡眠について簡単に振り返り、個人レベル・組織レベルで試していただける睡眠改善アイデアをご紹介していきたいと思います。
さて、「日本人は睡眠不足」とはよく言われますが、本当にそうなのでしょうか?
◆ 成人の睡眠時間
身体が必要とする睡眠時間は年齢によって異なり、季節によっても変化します。勤労世代(20〜65歳)では一般に7〜9時間程度確保するとよいと言われていますが、個人差が大きいものです。
ご自身の心身が真に必要としている睡眠時間の目安は「長期休暇の終盤の睡眠時間の長さ」です。1,2週間の長期休暇があれば、普段の睡眠負債が解消された後の睡眠時間を知ることができます。長期休暇をとることが難しい方は、お正月休みまたはお盆休みの最終2,3日の平均睡眠時間が参考になります。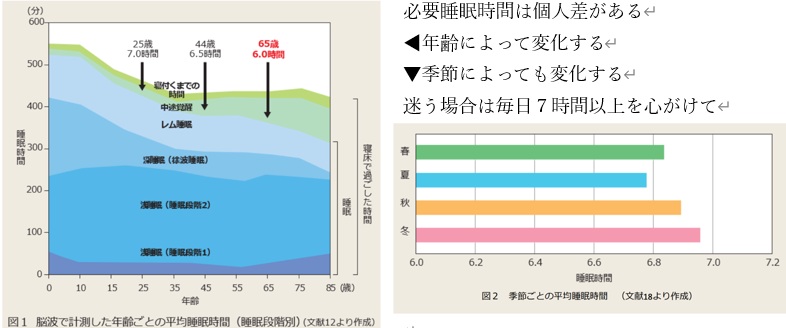
「健康づくりのための睡眠ガイド2023」 から画像2枚引用
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/kenkou/suimin/index.html
https://www.mhlw.go.jp/content/001305530.pdf
勤労世代全体の40%以上の方で睡眠時間は6時間未満とのデータもあります。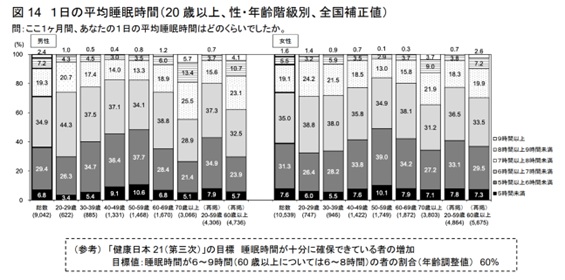
令和6年「国民健康・栄養調査」から引用
https://www.mhlw.go.jp/stf/newpage_66279.html
https://www.mhlw.go.jp/content/10900000/001603146.pdf
◆ 大切なのは「睡眠休養感」
前述のとおり、勤労世代では7時間以上の睡眠が推奨されています。
しかし、睡眠時間以上に重要なのが「睡眠休養感」、すなわち起床時に心身が回復したと感じられるかどうかです。たとえ睡眠時間が短めでも、日中の強い眠気で危険を感じることがなく、集中力や判断力が保たれていれば、その人にとっては一定程度よい睡眠がとれていると考えられます。
「国民調査」を振り返ると、20-59歳で睡眠で休養が「とれていない」と回答する方は男性で26.4%, 女性で27.6%程度おられる一方で、睡眠で休養が「充分とれている」と回答した方は男性で20.6%, 女性で18.8%に留まり、多くの方がご自身の睡眠に改善の余地があると感じているのは確かです。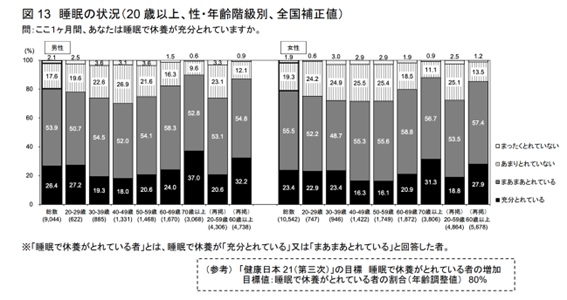
令和6年「国民健康・栄養調査」から引用
https://www.mhlw.go.jp/stf/newpage_66279.html
https://www.mhlw.go.jp/content/10900000/001603146.pdf
とはいえ、「睡眠休養感」を得るには一定以上の睡眠時間の確保が必須であることも事実です。「何時に起きたいか」から逆算して、無理のない睡眠計画を立てていきましょう。
睡眠習慣を考える際には、睡眠している時間だけでなく生活全体を見渡し、無理せず工夫できるポイントを見つけることが大切です。
これを機に、一度睡眠を見直してみませんか?
◆ 今夜からできる!睡眠改善のヒント
寝る前は強い光を避けましょう
睡眠ホルモン「メラトニン」の産生は、網膜への光刺激で抑制される性質があります。
夜間はスマートフォンやPCの「ダークモード」や「ブルーライトカット」を活用して眩しさを減らし、ディスプレイと顔との距離をとって使用しましょう。間接照明なども活用して光刺激を減らすことで、睡眠に向かう身体の準備が進みます。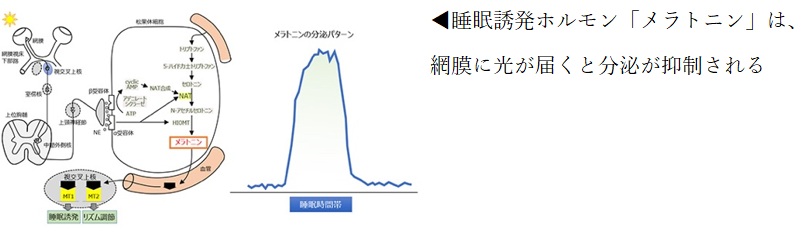
健康日本21アクション支援システム ~健康づくりサポートネット~「健康用語辞典:メラトニン」より引用https://kennet.mhlw.go.jp/information/information/dictionary/heart/yk-062
夕方以降のカフェイン、アルコール、タバコに注意
いずれも睡眠の質を妨げる要素になるため、摂取量やタイミングに注意が必要です。
コーヒーやエナジードリンクに気をつけている方は多いですが、緑茶・焙じ茶や烏龍茶など茶葉を使ったお茶も摂取量が多ければカフェイン代謝に時間がかかり睡眠へ影響します。夕方以降はノンカフェインを心がけましょう。
寝付きのためにアルコールを摂取する方はいますが、眠り自体は浅くなるため、却って睡眠休養感が得られない結果になります。寝酒は避けて休肝日を持ちましょう。
喫煙によるニコチンの摂取は、寝付き・熟眠感の両方を悪化させる要因となります。就寝1時間前までにするのが望ましいです。
休日も午前にしっかり光を浴びましょう
朝の光は体内時計をリセットし、夜の自然な眠気を促します。平日は朝の通勤時に光を浴びる方が多いかもしれませんが、休日も午前に散歩するなどして光を浴びるようにしましょう。曇りや雨の日でも、光量としては充分です。
平日と休日で就床・起床時刻が大きくずれないようにすることは、いわゆる「社会的時差ぼけ」を防ぐ重要なポイントです。睡眠負債の解消には、長く寝るより早めに寝ることをおすすめします。
シフト制勤務の方も、ぜひこれらのヒントを活用してください。
起きるべき時間に明るい環境で過ごし、寝る前の時間帯は暗めの環境で過ごしましょう。退勤時のサングラス着用も効果的です。
また、いわゆる「夜勤明け」の日の過ごし方にもコツがあります。昼間に長く眠り夕方に起きて活動し、普段より遅くまで起きてしまい翌日に響いた経験のある方は多いでしょう。昼間の仮眠は最低限に留め、普段より数時間早く布団に入って朝同じ時間に起きる、というリズムを目指すと「社会的時差ぼけ」は軽減しやすくなります。
睡眠の問題の中には、生活習慣の工夫のみでは改善が難しく、医療的な介入が必要なものも少なくありません。
本記事では、勤労世代に多い睡眠関連疾患を3つ紹介します。
◆ 睡眠覚醒相後退症候群(DSWPD)
元来夜型体質で特に意図せず寝る時間・起きる時間が遅くなりやすい方々に当てはまるもので、遅刻や居眠りなどを会社で指摘されて受診なさる方が多いです。休日に12〜15時間ほど眠ることも珍しくなく「過眠症」を疑われることもありますが、平日の遅寝早起きで溜まった睡眠負債を休日に一気に返済している状態を見ていることが多く、平日に必要な睡眠時間を確保できれば休日の睡眠時間も落ち着いてくる傾向にあります。
概日リズムの調整方法としては行動療法に加えて少量メラトニン夕刻投与など薬剤的な治療法の選択肢もあり、睡眠専門医療機関への相談が有用です。
◆ 睡眠時無呼吸症候群(SAS)
睡眠中の無呼吸・低呼吸発作により深い睡眠が得られず、十分な睡眠時間をとっても熟眠感や睡眠休養感が得られにくい疾病です。いびきを指摘される方や体格の良い方のイメージがありますが、先天的な鼻や顎の形の特徴によって無呼吸発作が出やすい場合もあり、お子さんや若年者でも当てはまる方はいます。
日中の眠気や中途覚醒を主訴に医療機関を受診され、睡眠検査(PSG=ポリソムノグラフィ、睡眠中の酸素値や睡眠深度をモニタリングする検査)を実施して診断が可能です。
治療法としては夜間にCPAPというタイプの呼吸器を装着する方法が有名で、呼吸器内科をはじめとした幅広い医療機関で取り扱われるようになってきています。他にも、マウスピースの作製や鼻づまりの改善・減量など、重症度や状況に応じた選択肢を相談することが大切です。
◆ むずむず脚症候群(RLS)
睡眠時無呼吸症候群と同じく、十分な睡眠時間をとっても熟眠感や睡眠休養感が得られず、中途覚醒や日中の眠気で受診なさる方が多いです。それらの原因は名前の通り「脚がムズムズする、違和感があって動かさざるを得ない」状態であることが多いですが、人によって感覚は異なり「脚の表面だけが熱い感じがする」「片足だけピリピリする」など様々な表現型があります。脚だけではなく、腕や体幹、顔だけにムズムズ感を自覚なさる方もいます。
原因は非常に様々ですが、鉄や微量元素の欠乏度合いと症状の強さが関連する方の割合は無視できず、普段の生活状況やご持病の治療状況などお話を伺いながら治療方法を検討します。ムズムズの感覚を抑えるお薬も何種類か選択肢があります。
◆ 受診のコツ
睡眠外来を受診する際には、どのような「眠れなさ」で困っているのか予め整理しておくことが役に立ちます。具体的には、下記の症状があるか・ないか、ある場合はどんな具体的な状況で困っているのか考えてみましょう。
<睡眠の症状>
・寝付きの悪さ(入眠困難)
・途中で起きてしまう(中途覚醒)
・早く起きすぎてしまう(早朝覚醒)
<日中の困りごと>
・強い眠気、居眠り
・倦怠感、頭痛、不安感、持病の悪化など
余裕があれば、睡眠日誌をつけてみましょう。睡眠の傾向をひと目で把握することができます。また、「眠れない」という事実だけでなく、その結果として日中にどのような困りごとが生じているか、何が解決したら「治った」と思えそうかについて、イメージすることも大切な治療の第一歩です。
睡眠の問題は個人で対処すべき課題と長らく思われてきましたが、昨今は職場から勧められて受診する方を多く見かけます。
早期発見・早期治療につながるきっかけとして労働者の職場への信頼感を増す場合もありますが、職場の対応も関連して問題の悪化を招き解決を遠ざけてしまった事例も経験があります。
睡眠外来担当医としても、企業の産業医としても、どちらの経験もあるからこそ、関わる方々が一丸となって課題解決に向かう状況であって欲しいと強く思います。
個別事例への対応で意識していただきたいことは、基礎基本ではありますが「疾病性」と「事例性」を意識して対処することです。
単に「居眠りが目に余るから病院に行ってきなさい」と伝えるのではなく、あえて両者を切り分けるような伝え方をすることで、本人だけでなく上司・人事・産業保健の4者が同じ目線で事例の改善を望んでいるのだと伝えることができます。
(事例性の観点)業務中の具体的な行動や仕事の質に関する指摘。「業務従事中の居眠りが何度か見られており、危険がある」「会議中の居眠りで関係者から心配の声が挙がっている」など
(疾病性の観点)病気を原因として上記指摘が生じている可能性や、その度合い。「特に夜更かしや生活の乱れなどが無いのであれば、何か自覚していない病気の可能性があるため、一度受診してみてはどうか」「治療が必要な状況であれば、ただちに人事的な措置をとるのではなく、経過をみることができる」など
特に業務中の眠気や居眠りなどの症状は、本人が症状の全貌を把握しにくい(実際より症状を軽めに見積もってしまう)ことが多いです。ご本人の自覚症状の程度を評価するだけではなく、同僚や上司からの他覚的な症状の程度を教えてもらうことが非常に役立った事例は、産業医として多数経験しています。
ご本人が通院開始した後にも定期的な人事面談の機会をもち、「事例性(=業務中の行動)」における改善点と残る課題点・本人や部署の困りごとを話し合う場としていただけると、睡眠外来担当医としても非常に有り難いです。
また、睡眠は、メンタル疾患やバーンアウトの予防という観点からも重要です。「眠りの問題が先に生じ、その結果としてメンタル不調が出現する場合」と、「メンタル不調の最初の症状として、睡眠の問題を自覚する場合」のどちらもあり得ます。拘束時間の長さと睡眠時間、睡眠休養感には相関があることも知られており、ストレスチェックや過重労働面談といった場面は、睡眠の症状から他の課題を早期発見する重要な機会です。
企業全体で取り組める施策としては、仮眠制度や休憩スペースの整備、睡眠に関する教育・セミナーの実施、睡眠関連サービスやツールの導入支援、(朝型・夜型体質に合わせて活用できる)フレックス勤務制度の活用などが挙げられます。これらは従業員のセルフケアを後押しし、結果として組織全体のパフォーマンス向上につながります。
「これまでの生涯で、睡眠に悩んだことがありません!」
yesと答えられる方はいるでしょうか?
睡眠外来を担当するようになって、「半年前までは悩んだことなかったんですけど…」と仰る方とお会いする機会があり、とても驚きました。
寝具メーカー等のCMでも耳に通り、人生の時間の約1/3は睡眠時間だからこそ、良い睡眠は良い時間を、ひいては良い人生をつくる礎となります。
よい睡眠は、よい仕事の土台です。
個人の努力のみに委ねるのではなく、組織全体で睡眠を支える視点を持つことで、従業員の健康と生産性の双方を守ることができます。
「眠り」を切り口に、より持続可能で働きやすい職場づくりを考えていきましょう。
<引用文献>
●健康づくりサポートネット~スマート・ライフ・プロジェクト〜より
・「寝ても疲れが取れないなら要チェック!あなたの睡眠の質 大丈夫ですか?」
https://kennet.mhlw.go.jp/slp/event/sleep_quality/index
・Good Sleepガイド(ぐっすりガイド)成人版リーフレット(参照日時:2026/1/20)
https://www.mhlw.go.jp/content/001288005.pdf
・厚生労働省施策:健康づくりのための睡眠ガイド2023
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/kenkou/suimin/index.html